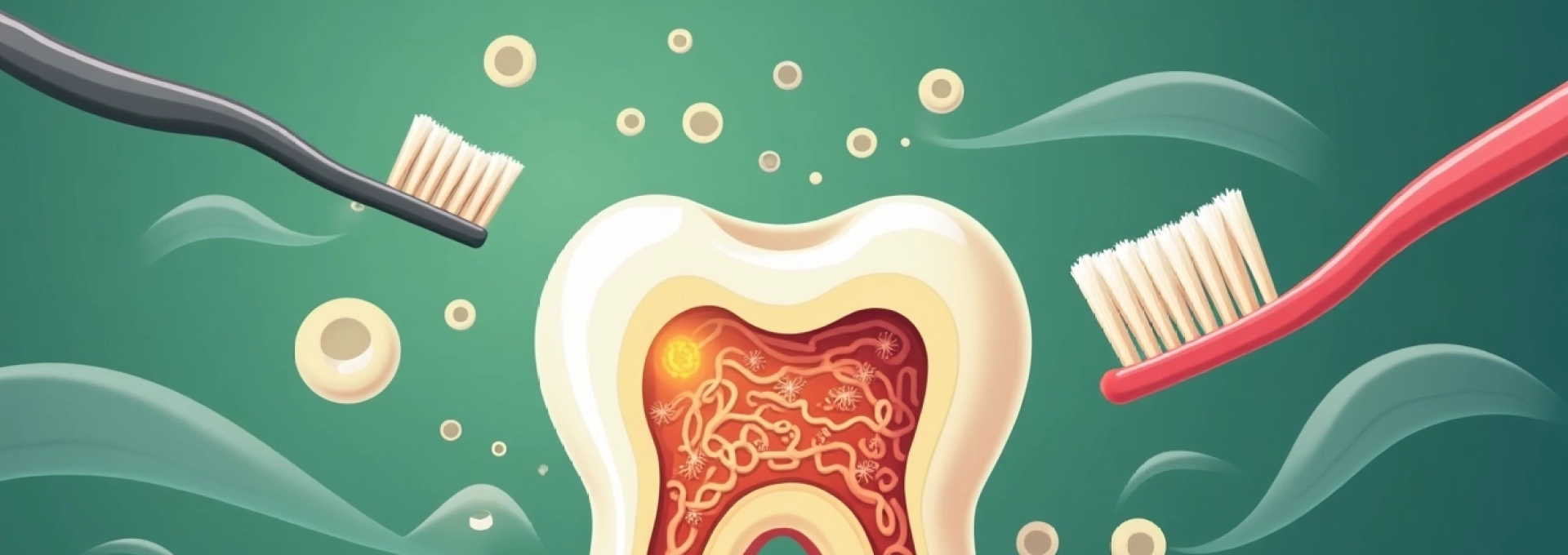
Une dent dévitalisée est une dent qui a perdu sa vitalité, c’est-à-dire que le nerf et les vaisseaux sanguins qui l’irriguent ont été endommagés. Cela peut se produire à la suite de caries profondes, d’un traumatisme dentaire ou d’un traitement endodontique antérieur. Une fois dévitalisée, la dent devient plus fragile et plus susceptible de se casser, ce qui expose la pulpe dentaire aux bactéries présentes dans la bouche. Une infection peut alors se développer, provoquant des douleurs et des complications potentiellement graves.
Causes et risques d’infection
La dévitalisation d’une dent est un problème courant en dentisterie. Elle peut être causée par plusieurs facteurs, notamment des caries profondes, un traumatisme dentaire ou des complications après un traitement endodontique. La dévitalisation rend la dent fragile et plus susceptible de se fracturer, ce qui augmente le risque d’infection.
Causes de la dévitalisation
- Caries profondes : Une carie non traitée peut atteindre la pulpe dentaire, qui contient le nerf et les vaisseaux sanguins. Cette infection peut conduire à la dévitalisation de la dent. Il est important de consulter un dentiste dès l’apparition des premiers signes de carie, afin de prévenir une infection plus grave.
- Traumatisme dentaire : Un choc important, comme un coup direct sur la dent, peut endommager le nerf et les vaisseaux sanguins. Un traumatisme dentaire peut également entraîner une fracture de la dent, ce qui peut exposer la pulpe et augmenter le risque d’infection.
- Traitement endodontique antérieur : Un traitement endodontique mal réalisé peut laisser des résidus de bactéries dans la dent, augmentant le risque de réinfection et de dévitalisation. Il est crucial de choisir un dentiste qualifié et expérimenté pour les traitements endodontiques.
Fragilité de la dent dévitalisée
Une dent dévitalisée perd sa source d’alimentation et devient plus fragile. Elle peut se fracturer facilement sous l’effet d’une pression importante, comme lors de la mastication d’aliments durs. La dévitalisation entraîne une diminution de la résistance de la dent, ce qui la rend plus susceptible de se fracturer, même sous une pression modérée. Cette fracture expose la pulpe dentaire aux bactéries présentes dans la bouche, ce qui augmente le risque d’infection.
Voies d’accès des bactéries
Les bactéries présentes dans la bouche peuvent pénétrer dans une dent dévitalisée cassée par différentes voies :
- Micro-fissures : Des micro-fissures invisibles à l’œil nu peuvent se former à la surface de la dent, offrant un passage aux bactéries. Ces fissures peuvent être causées par la mastication, le bruxisme (grincement des dents) ou l’érosion dentaire.
- Fractures visibles : Une fracture visible de la dent expose la pulpe directement aux bactéries de la bouche. Une fracture peut être causée par un traumatisme, une usure importante ou une carie profonde.
- Cavité : Une cavité profonde non traitée peut également permettre aux bactéries d’accéder à la pulpe dentaire. Les cavités sont souvent le résultat de caries dentaires non traitées.
Hygiène bucco-dentaire
Une bonne hygiène bucco-dentaire est essentielle pour prévenir les infections dentaires. Le brossage régulier et l’utilisation du fil dentaire permettent d’éliminer la plaque dentaire, qui est une source de bactéries. Il est également important de consulter un dentiste régulièrement pour des examens et des nettoyages professionnels. Un brossage régulier et efficace avec une brosse à dents souple et du dentifrice fluoré, combiné à l’utilisation quotidienne du fil dentaire, aide à éliminer la plaque dentaire et à réduire le risque d’infection. L’utilisation de bains de bouche antiseptiques peut également contribuer à réduire la population bactérienne dans la bouche et à prévenir l’infection.
Signes d’infection
Une dent dévitalisée cassée infectée peut présenter plusieurs signes et symptômes, qui varient selon l’évolution de l’infection. La douleur est le symptôme le plus fréquent. Elle peut être spontanée, ressentie au froid ou à la mastication. D’autres signes peuvent également être présents, comme un gonflement, une sensibilité accrue, une mauvaise haleine persistante et un changement de couleur de la dent. Il est important de consulter un dentiste dès l’apparition des premiers signes d’infection pour éviter des complications.
Douleur
- Douleur spontanée : La douleur peut apparaître sans stimulation, comme la nuit ou au repos, et peut être intense et lancinante. Cette douleur peut être constante ou se manifester par des épisodes récurrents.
- Douleur au froid : Un contact avec une boisson froide ou un aliment froid peut provoquer une douleur vive et transitoire. La douleur au froid est un signe courant d’infection dentaire, même si la dent est dévitalisée.
- Douleur à la mastication : La mastication peut être douloureuse, en particulier lorsque la dent infectée est sollicitée. La douleur à la mastication peut être un signe d’infection avancée, lorsque l’inflammation a atteint les tissus environnants.
Sensibilité
Même si la dent est dévitalisée, elle peut rester sensible au froid ou au chaud en raison d’une inflammation des tissus environnants. La sensibilité au froid ou au chaud peut être plus intense en cas d’infection, car l’inflammation amplifie la réaction aux stimuli thermiques.
Gonflement
Un gonflement des gencives, du visage ou du cou peut apparaître si l’infection se propage aux tissus environnants. Le gonflement est un signe d’infection avancée, qui nécessite une consultation urgente chez un dentiste. Un gonflement peut être localisé au niveau de la gencive autour de la dent infectée, ou il peut s’étendre au visage et au cou. Un gonflement important peut entraver la respiration et la déglutition.
Purulence
La présence de pus est un signe d’infection avancée et indique que les bactéries se sont multipliées et ont formé une poche de pus autour de la dent. Le pus est un liquide épais, blanchâtre ou jaunâtre, qui peut s’écouler de la gencive ou de la zone infectée. La présence de pus nécessite une intervention médicale immédiate pour éviter des complications graves. Un abcès dentaire peut se former, ce qui peut entraîner des douleurs intenses et des complications comme la propagation de l’infection aux tissus environnants.
Mauvaise haleine persistante
L’infection d’une dent dévitalisée peut également provoquer une mauvaise haleine persistante, car les bactéries libèrent des substances odorantes. Une mauvaise haleine peut être un signe d’infection dentaire, même si elle n’est pas toujours le symptôme le plus apparent.
Changement de couleur
Une dent infectée peut changer de couleur, devenant plus sombre ou grisâtre. Cela est dû à la dégradation des tissus dentaires par les bactéries et l’accumulation de produits de dégradation. Le changement de couleur peut être progressif et difficile à remarquer au début. Il est important de surveiller l’apparence de ses dents pour détecter tout changement suspect.
Traitements possibles
Si vous ressentez l’un des signes d’une infection d’une dent dévitalisée cassée, il est important de consulter un dentiste immédiatement. Le traitement dépendra de l’état de l’infection et de la dent. Le dentiste évaluera la situation et proposera le traitement le plus adapté à votre cas.
Consultation urgente
Il est essentiel de consulter un dentiste dès que possible si vous présentez des signes d’infection. Un diagnostic et un traitement rapide peuvent prévenir des complications graves. Un retard dans la prise en charge peut entraîner une propagation de l’infection, une augmentation de la douleur et des dommages supplémentaires aux tissus dentaires.
Traitement conservateur
Si l’infection est limitée à la pulpe dentaire, un traitement conservateur peut être envisagé. Le dentiste nettoiera le canal radiculaire, éliminera les bactéries et le remplira d’un matériau d’obturation. Ce traitement, appelé traitement endodontique, peut être suivi d’une couronne pour protéger la dent fragilisée. Un traitement endodontique réussi peut permettre de sauver la dent et de prévenir de nouvelles infections.
Traitement chirurgical
Si l’infection est plus étendue, une intervention chirurgicale peut être nécessaire. L’apexification est une procédure qui permet de stimuler la formation de dentine à l’extrémité de la racine, ce qui permet de sceller la dent et de prévenir l’infection. Dans certains cas, l’extraction de la dent infectée peut être nécessaire. Cette option est envisagée lorsque la dent est trop endommagée pour être sauvée ou si l’infection est trop importante pour être contrôlée par d’autres traitements. L’extraction de la dent est une solution de dernier recours, qui peut être suivie d’une pose d’implant dentaire ou d’un pont.
Antibiotiques
Les antibiotiques peuvent être prescrits pour traiter une infection bactérienne. Ils peuvent réduire l’inflammation, soulager la douleur et prévenir la propagation de l’infection. Cependant, les antibiotiques ne peuvent pas traiter la cause de l’infection, qui est l’invasion bactérienne de la dent. Un traitement dentaire est toujours nécessaire pour éliminer la source de l’infection. Les antibiotiques ne doivent être utilisés que sous la supervision d’un professionnel de santé, en fonction de la gravité de l’infection et de la situation individuelle du patient.
Prévention
Pour prévenir les infections dentaires, il est essentiel de prendre soin de vos dents et de consulter un dentiste régulièrement. Une bonne hygiène bucco-dentaire, des examens dentaires réguliers et une protection contre les traumatismes dentaires peuvent contribuer à prévenir les infections et à maintenir une bonne santé bucco-dentaire.
Bonnes pratiques d’hygiène
Brossez vos dents au moins deux fois par jour avec du dentifrice fluoré et utilisez du fil dentaire une fois par jour. Cela permet d’éliminer la plaque dentaire et de prévenir la formation de caries. Il est également important de choisir une brosse à dents souple et de la remplacer tous les trois mois. Un nettoyage régulier avec une brosse à dents électrique peut également être bénéfique pour l’hygiène bucco-dentaire.
Soins dentaires réguliers
Consultez votre dentiste pour des examens réguliers et des nettoyages professionnels. Un examen dentaire annuel permet de détecter et de traiter les problèmes bucco-dentaires précocement, avant qu’ils ne deviennent graves. Un nettoyage professionnel permet d’éliminer la plaque dentaire et le tartre, qui peuvent favoriser la formation de caries et d’infections.
Protection des dents
Protégez vos dents contre les traumatismes en portant un protège-dents lors de la pratique de sports de contact. Le port d’un protège-dents peut prévenir les fractures dentaires et les dommages au nerf, ce qui peut entraîner une dévitalisation et une infection. Il est également important de porter un protège-dents lors de la pratique de sports comme le rugby, le hockey, le football, le basketball et le baseball, qui comportent un risque élevé de contact physique.
Prendre soin de sa santé bucco-dentaire est essentiel pour une vie saine et confortable. Une bonne hygiène bucco-dentaire, des examens dentaires réguliers et une protection contre les traumatismes dentaires peuvent contribuer à prévenir les infections et à maintenir une bonne santé bucco-dentaire. Si vous ressentez des signes d’infection dentaire, il est important de consulter un dentiste immédiatement pour un diagnostic et un traitement appropriés.